[vc_row][vc_column width=”1/6″][vc_column_text][/vc_column_text][/vc_column][vc_column width=”2/3″][vc_row_inner][vc_column_inner width=”1/2″][vc_empty_space][vc_column_text css=”.vc_custom_1765913855864{margin-bottom: 0px !important;}”]En la práctica anestesiológica contemporánea, la excelencia no se mide solo por la eficacia del bloqueo, sino por la calidad del postoperatorio y la ausencia de secuelas iatrogénicas. Durante más de un siglo, la punción dural ha sido la puerta de entrada a la anestesia regional, pero también el origen de una de las complicaciones más persistentes y debilitantes: la Cefalea Postpunción Dural (CPPD).
A pesar de que la transición hacia agujas atraumáticas ha sido recomendada por guías internacionales de neurología y anestesia, aún persiste el uso de agujas cortantes en muchos entornos hospitalarios. En UCIN Médica, creemos que la tecnología debe ir de la mano con la evidencia. Por ello, analizamos en profundidad por qué la aguja Sprotte de PAJUNK® no es simplemente una opción, sino el imperativo clínico y ético para el especialista moderno.[/vc_column_text][vc_empty_space][/vc_column_inner][vc_column_inner width=”1/2″][vc_single_image image=”11272″ img_size=”full” alignment=”center” css_animation=”bounceIn”][vc_column_text css=”.vc_custom_1736963974072{margin-bottom: 0px !important;}”]
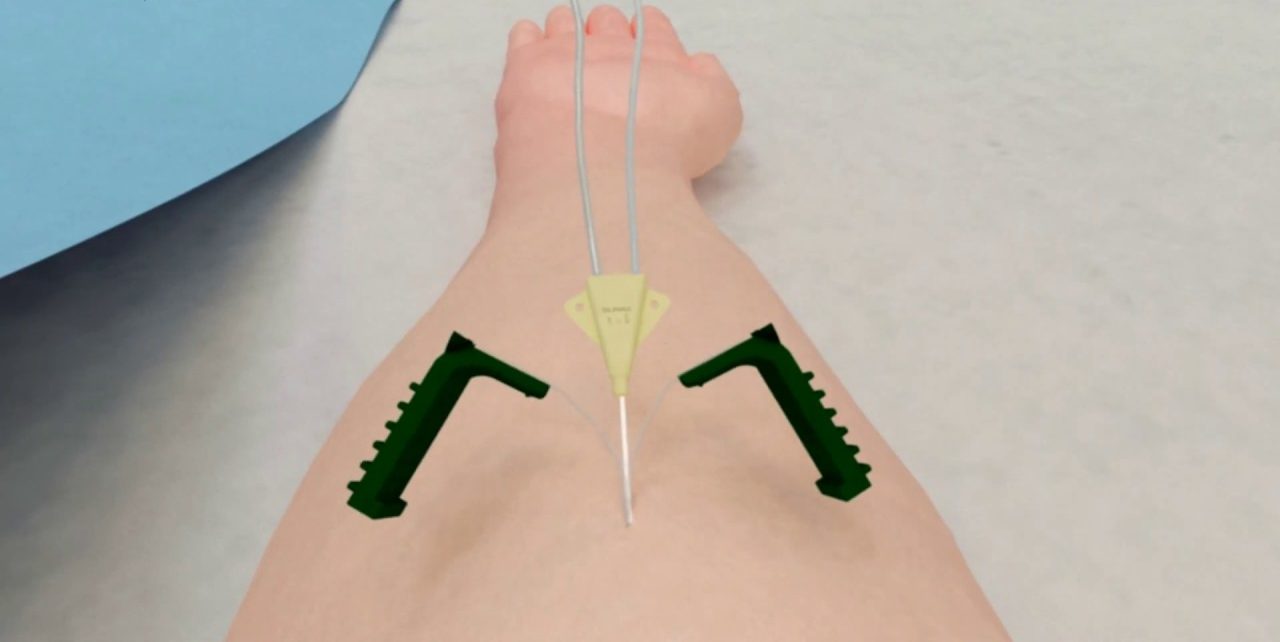
Imagen ilustrativa.
[/vc_column_text][/vc_column_inner][/vc_row_inner][/vc_column][vc_column width=”1/6″][/vc_column][/vc_row][vc_section][vc_row][vc_column width=”1/6″ ancho=”1/6″][/vc_column][vc_column width=”2/3″ ancho=”2/3″][vc_empty_space][vc_column_text css=”.vc_custom_1765913883194{margin-bottom: 0px !important;}”]
- La Aguja Cortante: Fisiopatología y Evidencia
Para entender la superioridad de la tecnología Sprotte, primero debemos diseccionar el problema. Las agujas convencionales de tipo cortante (como la Quincke) funcionan mediante la sección de los tejidos. Al atravesar la duramadre, estas agujas cortan las fibras elásticas y de colágeno, creando un defecto que permanece abierto debido a la tensión tisular, permitiendo la fuga continua de Líquido Cefalorraquídeo (LCR).
La evidencia es contundente. Un metaanálisis publicado en The Lancet por Nath et al. (2018) comparó agujas atraumáticas versus convencionales, concluyendo que las agujas atraumáticas reducen significativamente no solo la incidencia de CPPD, sino también la necesidad de intervenciones terapéuticas agresivas como el parche hemático epidural y la administración de fluidos intravenosos adicionales.
Además, estudios clásicos como el de Saenghirunvattana et al. (2008) demostraron que, en estudios comparativos directos, el diseño de punta de lápiz supera consistentemente a los nuevos diseños de corte en términos de seguridad del paciente, estableciendo una clara jerarquía en la elección del instrumental.[/vc_column_text][vc_empty_space][vc_column_text css=”.vc_custom_1765913978084{margin-bottom: 0px !important;}”]
- Anatomía de la Tecnología Sprotte: Ingeniería de Precisión
La aguja Sprotte de PAJUNK® no es una aguja “punta de lápiz” genérica; es la original. Su diseño se basa en principios físicos y metalúrgicos que la distinguen de las imitaciones.
- La Geometría de la Ogiva (Desplazamiento vs. Corte)
El secreto reside en su punta cónica pulida. En lugar de lacerar, la punta Sprotte separa las fibras de la duramadre.
- Mecánica Tisular: Al retirar la aguja, las fibras elásticas retornan a su posición original, cerrando el orificio de punción casi herméticamente. Esto preserva la presión intratecal y evita la hipotensión de LCR que desencadena la tracción de las estructuras meníngeas sensibles al dolor.
- Integridad del Metal: Un estudio microscópico realizado por Puolakka, Andersson y Rosenberg (2000) analizó la deformación de las puntas tras punciones experimentales. Se observó que las agujas Sprotte mantienen su integridad estructural mejor que otros diseños, evitando la formación de “ganchos” o rebabas microscópicas que podrían desgarrar la duramadre al retirar la aguja, un evento adverso común en agujas de menor calidad metalúrgica.
- El Ojo Lateral y la Dinámica de Fluidos
La ubicación y el tamaño del orificio lateral en la Sprotte son críticos. Bellamkonda et al. (2017) estudiaron el efecto de las características de la aguja en la medición de la presión de apertura y el flujo. El diseño de Sprotte permite un flujo de LCR rápido y libre, facilitando la identificación inmediata del espacio subaracnoideo. Esto es vital para reducir el tiempo de procedimiento y mejorar la precisión diagnóstica y terapéutica.
- Impacto Económico
Una de las barreras frecuentes para la adopción de agujas atraumáticas es el costo unitario percibido. Sin embargo, esta visión es miope.
El análisis de costos realizado por Tung, Yuen y Lansberg (2012) en Neurology es revelador. Aunque el costo de adquisición de una aguja atraumática es superior al de una cortante, el costo global del tratamiento disminuye drásticamente al evitar las complicaciones.
- Ecuación de Valor: Menos CPPD significa menos días de hospitalización, menor uso de analgésicos potentes, eliminación de costos de parches hemáticos y, crucialmente, la prevención de litigios médicos.
- Conclusión del estudio: El uso rutinario de agujas atraumáticas es una estrategia costo-efectiva para el sistema de salud. Como señalan Lavi, Rowe y Avivi (2010), “Es hora de cambiar la aguja”; la inercia económica ya no es una excusa válida frente a la evidencia de ahorro a largo plazo.
- Casos de Éxito y Aplicaciones Clínicas
La versatilidad de la tecnología Sprotte se manifiesta en diversas áreas críticas dentro de la red hospitalaria.
El “Gold Standard” en Obstetricia
La población obstétrica es particularmente vulnerable a la CPPD debido a factores hormonales y hemodinámicos. Cesarini et al. (1990) documentaron hace décadas la reducción dramática en la incidencia de cefalea tras cesárea al utilizar la aguja Sprotte.
Experiencia en la Red:
Estandarización de Competencias
La introducción de Sprotte facilita la formación. McLaughlin et al. (2014) destacan la importancia de estandarizar las competencias para procedimientos de acceso intratecal. La aguja Sprotte, con su excelente retroalimentación táctil (“click” dural), permite a los residentes y especialistas en formación identificar las estructuras con mayor seguridad, reduciendo el número de intentos fallidos.
Neurología y Anestesia: Un Frente Común
Históricamente, los neurólogos han sido más lentos en adoptar agujas atraumáticas que los anestesiólogos, como señalan Davis et al. (2016). Sin embargo, guías recientes como la publicada en BMJ por Rochwerg et al. (2018) y la adenda de la Academia Estadounidense de Neurología (Armon & Evans, 2005) recomiendan fuertemente el cambio. Al utilizar Sprotte, el anestesiólogo se alinea con las mejores prácticas globales, ofreciendo el mismo estándar de cuidado en quirófano que el recomendado en unidades de diagnóstico neurológico.
[/vc_column_text][vc_empty_space][vc_empty_space][/vc_column][vc_column width=”1/6″][/vc_column][/vc_row][vc_row][vc_column width=”1/6″][/vc_column][vc_column width=”2/3″][vc_row_inner][vc_column_inner][vc_empty_space][vc_column_text css=”.vc_custom_1765914226403{margin-bottom: 0px !important;}”]
- Beneficios para el Personal de Enfermería
El rol de enfermería es fundamental en la preparación y asistencia del bloqueo. La tecnología Sprotte de PAJUNK® ofrece ventajas operativas claras:
- Introductores Integrados: Facilitan la inserción en pacientes con IMC alto y previenen el contacto de la aguja espinal con la piel, reduciendo el riesgo de infección.
- Identificación Visual: El pabellón transparente con efecto de lupa permite visualizar el retorno de LCR (cristal de roca) más rápido, agilizando el flujo de trabajo en quirófanos de alta rotación.
- Menor Carga de Trabajo Postoperatoria: Al reducirse las complicaciones (náuseas, vómitos, cefalea severa), la carga asistencial en la unidad de recuperación (UCPA) disminuye, permitiendo al personal de enfermería enfocarse en la monitorización crítica.
Conclusión:
La anestesia espinal, siendo una piedra angular en el manejo del dolor quirúrgico y obstétrico, ha evolucionado de un procedimiento meramente funcional a un arte que prioriza el confort y la rápida recuperación del paciente. La persistencia de la Cefalea Postpunción Dural (CPPD) como complicación, sin embargo, representa una falla en el sistema que la tecnología contemporánea, encarnada por la aguja Sprotte de PAJUNK®, está diseñada para erradicar.
La evidencia académica y los resultados reportados en la práctica clínica son unánimes: las agujas atraumáticas son superiores a las cortantes. La adopción de la Sprotte no es una mera actualización de hardware, sino una obligación ética que honra el principio hipocrático de primum non nocere (primero, no hacer daño). Estudios de Neurología (Armon & Evans, 2005; Rochwerg et al., 2018) y Anestesiología (Nath et al., 2018) convergen al confirmar que, mediante la preservación de la integridad dural a través de la geometría de ogiva patentada de PAJUNK, se reduce la fuga de LCR a un mínimo estadísticamente insignificante.
La objeción del costo inicial de las agujas atraumáticas queda totalmente invalidada por el análisis de costo-efectividad. Como lo demostraron Tung et al. (2012), el costo de tratar una CPPD severa (manejo de fluidos, hospitalización extendida, y la realización de un parche hemático epidural—un procedimiento invasivo, costoso y que requiere personal altamente calificado) supera con creces el costo marginal de prevención. La estandarización de Sprotte garantiza un retorno de la inversión en la eficiencia y la reputación hospitalaria.
Para el equipo de enfermería y los médicos en formación, la tecnología Sprotte facilita la estandarización de las competencias (McLaughlin et al., 2014). La excelente propiocepción que ofrece el acero de alta calidad de PAJUNK, junto con el uso de introductores que previenen la desviación, convierte a la punción en un procedimiento más predecible y reproducible, lo cual es fundamental en entornos de alto estrés como el quirófano y la sala de partos.
La tendencia ineludible en la medicina es la minimización del trauma. En el contexto de la anestesia espinal, la aguja Sprotte se consolida no solo como el estándar actual, sino como la base sobre la que se medirá la calidad de futuras innovaciones. El compromiso con esta tecnología es un reflejo del compromiso institucional con la medicina de alta calidad y la recuperación optimizada (Enhanced Recovery After Surgery – ERAS).
En resumen, la elección de la tecnología Sprotte de PAJUNK® es un imperativo tridimensional:
- Clínico: Máxima reducción del riesgo de CPPD y parestesias.
- Económico: Estrategia costo-efectiva a largo plazo.
- Ético: Ofrecer al paciente el nivel más alto de cuidado atraumático disponible en el mercado.
[/vc_column_text][vc_empty_space][vc_column_text css=”.vc_custom_1765914311476{margin-bottom: 0px !important;}”]
Referencias
- Boscolo, A., Pettenuzzo, T., Zarantonello, F., et al. (2024). Asymmetrical high-flow nasal cannula performs similarly to standard interface in patients with acute hypoxemic post-extubation respiratory failure: a pilot study. BMC Pulmonary Medicine. https://pmc.ncbi.nlm.nih.gov/articles/PMC10775427/
- Fisher & Paykel Healthcare. (2023). Optiflow Duet — Asymmetric interface. Fisher & Paykel. https://www.fphcare.com/us/hospital/adult-respiratory/optiflow/optiflow-duet/
- Pisani, L., et al. (2025). Effects of asymmetric nasal high-flow cannula on carbon dioxide washout. Pulmonology Journal. https://www.tandfonline.com/doi/abs/10.1080/25310429.2024.2411813
- Slobod, D., et al. (2023). Effects of an asymmetrical high flow nasal cannula interface in patients with mild-to-moderate hypoxemic respiratory failure. Critical Care, 27(65). https://ccforum.biomedcentral.com/articles/10.1186/s13054-023-04441-6
- Tiruvoipati, R., et al. (2025). A comparison of conventional high-flow nasal cannula vs the Duet HFNC in extubated patients: a randomized crossover trial. European Journal of Medical Research. https://eurjmedres.biomedcentral.com/articles/10.1186/s40001-025-02447-0
[/vc_column_text][/vc_column_inner][/vc_row_inner][/vc_column][vc_column width=”1/6″][/vc_column][/vc_row][vc_row][vc_column][vc_empty_space][/vc_column][/vc_row][/vc_section]